Atualmente, a Doença de Parkinson afeta 1% da população acima de 65 anos. Sem dúvidas, sua prevalência tende a aumentar em resposta ao envelhecimento da população – em maiores de 85 anos, 3% da população é afetada.
No entanto, a idade avançada não é o único fator de risco importante. Sexo masculino, fatores genéticos e história familiar e traumas físicos já são conhecidamente associados. Porém, estudos recentes indicam que a diabetes tipo 2 também é um fator de risco considerável. E é sobre isso que vamos falar um pouquinho aqui!
Doença de Parkinson (DP)
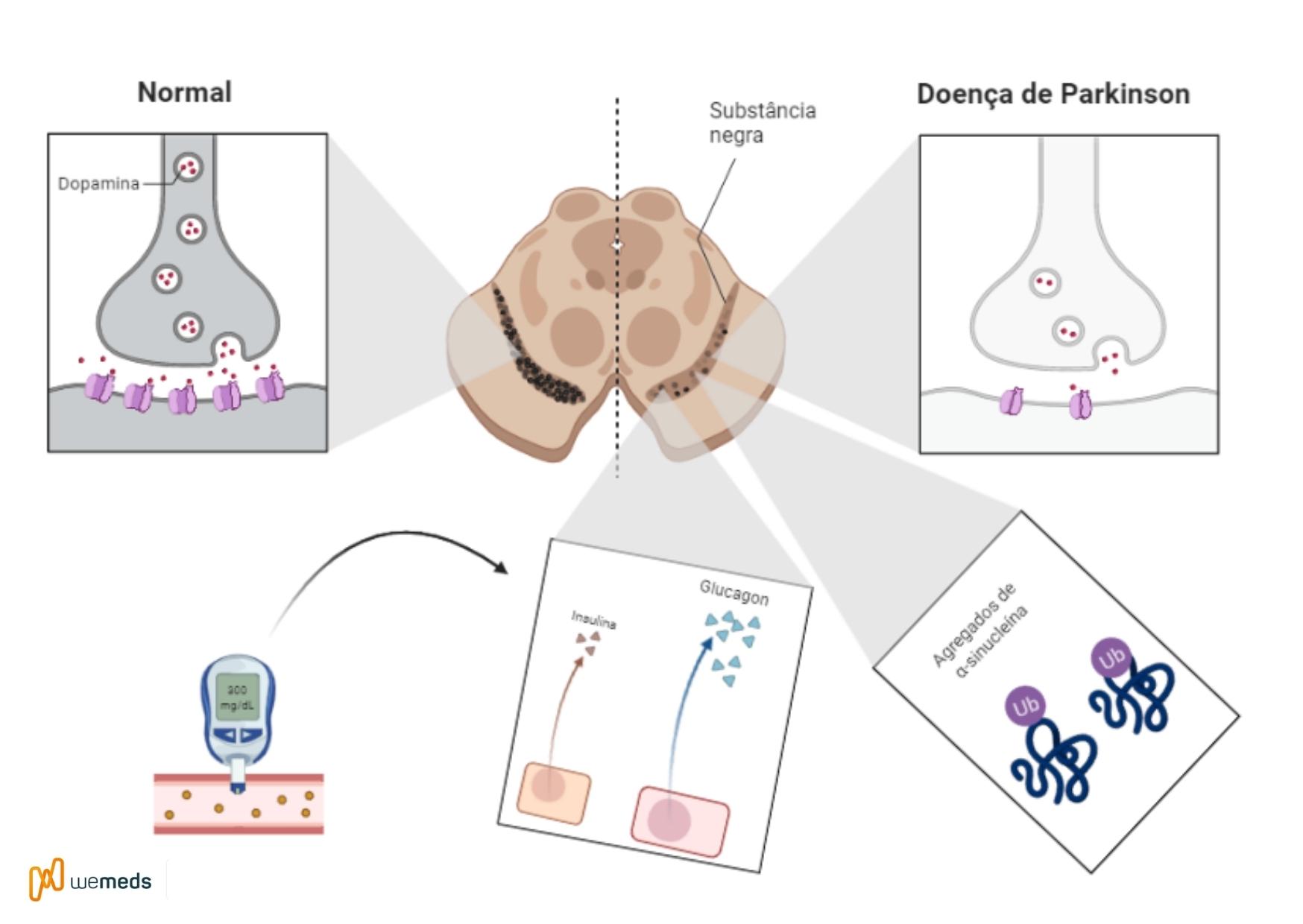
A Doença (ou Mal) de Parkinson é uma doença neurológica progressiva na qual há uma perda de neurônios na substância negra encefálica. Essa região se comunica com diversos núcleos da base por axônios, em especial com o núcleo estriado pela via nigroestriatal.
O núcleo estriado inibe o córtex pré-motor frontal (através da acetilcolina), mas através da dopamina, há uma inibição do núcleo estriado pela substância negra. Dessa forma, faz-se o controle da atividade motora. Como resultado da degeneração da substância negra na DP, há uma queda na produção de dopamina, com consequente sintomas motores, cognitivos e psiquiátricos.
É uma doença associada ao envelhecimento, sendo identificada (em média) em maiores de 55 anos, a prevalência aumenta sinergicamente à idade. Acomete mais homens, indivíduos com histórico familiar de doenças neurodegenerativas e pessoas que sofreram traumas físicos cerebrais. Ainda, fatores ambientais como exposição a pesticidas e herbicidas podem estar associados ao desenvolvimento da doença.
Diabetes mellitus tipo 2 (DM2)
A diabetes mellitus tipo 2 é uma doença endocrinológica progressiva caracterizada pela resistência periférica à insulina. Assim, as células beta-pancreáticas apresentam uma redução da sua secreção.
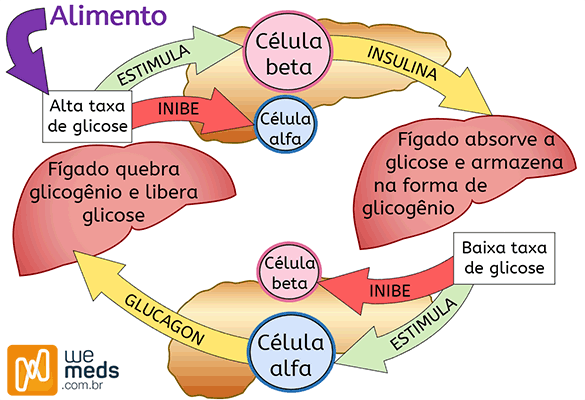
De forma bem simplificada, quando nos alimentos, a insulina aumenta e é responsável por “colocar” a glicose para dentro da célula. Durante o jejum, a glicose sanguínea reduz, reduzindo também a insulina, fazendo com que o pâncreas perceba o estado hipoglicêmico e libera o glucagon. Esse hormônio tem uma tendência ao catabolismo, esgotando as reservas energéticas e permitindo a estabilidade da glicose até que esta não esteja mais disponível.
A falta de insulina na diabetes (seja DM1 ou DM2) cursa com um estado hiperglicêmico crônico, visto que não haveria a entrada de glicose na célula – e sua permanência no sangue – e uma liberação ainda maior pelo fígado – que não está entendendo muito bem que já tem demais!

A DM2 acomete mais de 10% da população, e cerca de 90% de todos os quadros de diabetes mellitus são do tipo 2. Embora o pico da doença seja em média aos 40 anos, sua incidência vem aumentando ao longo dos anos e cada vez mais crianças e adolescentes têm sido acometidos. E podemos culpar a obesidade e o sedentarismo nesses casos, grandes fatores de risco.
Quer saber mais detalhes sobre Doença de Parkinson ou a Diabetes? Acesse nosso app! Está disponível na versão web ou aplicativo para android e iOS.
Pacientes com Doença de Parkinson e Diabetes tipo 2
Um estudo recente avaliou pacientes com Doença de Parkinson (DP) que também apresentavam diabetes mellitus tipo 2 (DM2). Em um acompanhamento de 15 meses, os pacientes apresentam uma progressão significativa dos sintomas motores, além de um risco maior de desenvolver comprometimento da marcha e comprometimento cognitivo leve.
O estudo avaliou quase 2000 adultos com DP de início recente, dentro de 3,5 anos após o primeiro diagnóstico. Destes, 167 também tinham diagnóstico de DM2.
As comparações entre pacientes com DP+DM2 versus DP sem DM2 indicaram que os primeiros apresentaram sintomas mais graves da DP, de acordo com as escalas para sintomas de movimento (MDS-UPDRS) e sintomas não motores (MDS-NMS).
O comprometimento da marcha foi identificado uma frequência 2,91 vezes maior nos pacientes com DM2 simultânea. Ainda, depressão e perda da independência também foi identificada em maior frequência nesses pacientes.
Como explicar?
Algumas hipóteses foram propostas para os resultados encontrados. A primeira delas é sobre os mecanismos biológicos compartilhados pelas duas doenças, como inflamação, disfunção de lisossomos e mitocôndrias e alterações metabólicas.
Além disso, sabemos que a DM2 é caracterizada por hiperglicemia, o que já foi demonstrado estar associado ao maior risco de neurodegeneração – mediado pelo impacto na agregação da alfa-sinucleína e vias pró-inflamatórias. Inclusive, a manutenção de níveis normais de alfa-sinucleína contribui significativamente para a viabilidade neuronal, evidenciando ainda mais o seu papel na saúde cerebral.
Uma outra hipótese está relacionada à potencial sobreposição entre a resistência periférica à insulina (DM2) e o desenvolvimento da resistência à insulina no cérebro em DP. A sinalização da insulina no cérebro desempenha um papel importante na sobrevivência das células neuronais e modula uma série de processos celulares interrompidos na DP, incluindo autofagia, neuroinflamação e função mitocondrial.
Logo, a sinalização disfuncional da insulina é uma possível via convergente entre essas condições. Os receptores de insulina são amplamente expressos em todo a substância negra e regulam a síntese e a depuração da dopamina. Consequentemente, estados de resistência à insulina levam à redução da expressão da superfície celular do transportador de dopamina e redução da sinalização sináptica da dopamina.

Limitações
Como todo estudo, algumas limitações não podem ser desconsideradas, como a identificação de DM2 ser apenas por autorrelatos e dados de medicação. Ainda nesse grupo, não há um maior detalhamento, como duração, gravidade e comorbidades associadas.
No entanto, os resultados encontrados são válidos e podem dar um direcionamento para atenuar os sintomas da DP através da possibilidade de intervenção na DM2.
____________________________________________________________________
Referências:
Mitchel L. Zoler. Type 2 Diabetes Worsens Parkinson’s Disease
MDS Non-Motor Rating Scale (MDS-NMS)
MDS-Unified Parkinson’s Disease Rating Scale (MDS-UPDRS)
Athauda, D. et al. The impact of Type 2 diabetes in Parkinson’s disease. 2021.